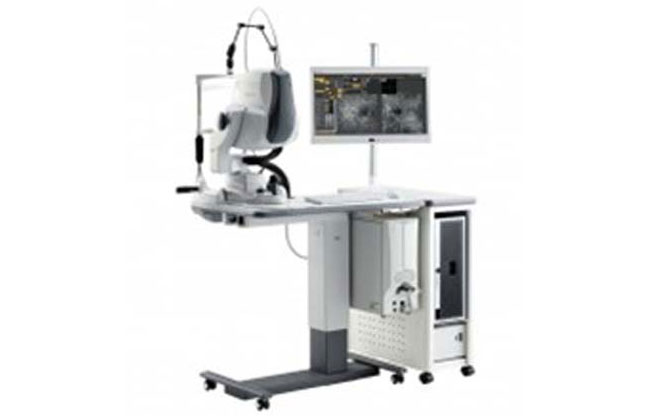
水晶体の硬い濁りを超音波で柔らかく(乳化)して吸い取る機械で、目の中の他の部分を傷つけないように様々な工夫がされています。
上についているパネルでその手術に適用する条件を設定し、手術中はその時の機械の状態が表示されています。
ずんぐりした大人一人分くらいの大きさです。
最近の白内障治療
"白内障"ってどんな病気でしょうか?
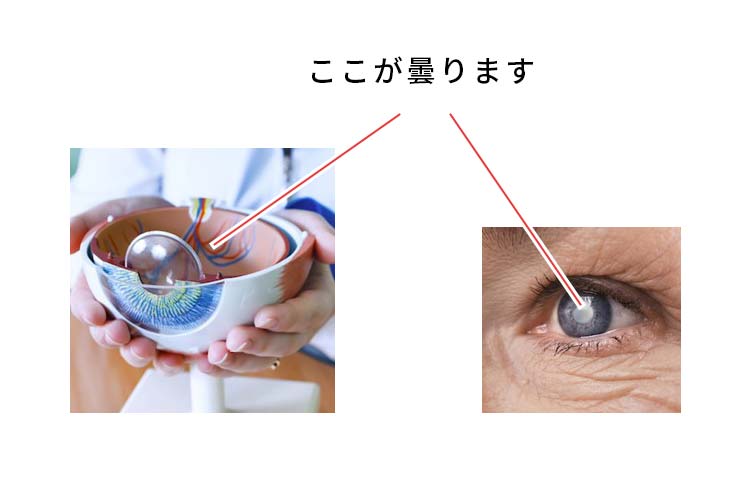
目の中にはものを見るためのいろいろな仕掛けがあります。
外の景色がちゃんと見えるようにピント合わせをしているのが水晶体というものです。水晶体は直径1cmくらいの円盤のような形をしたもので、もとは水晶のように透き通っています。
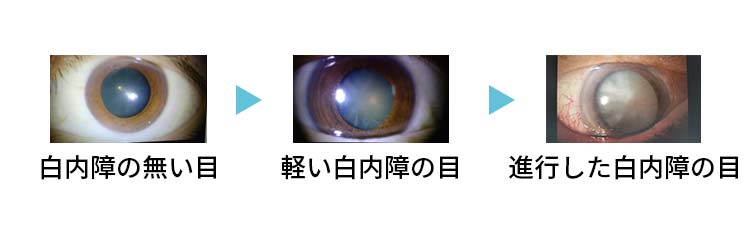
ところが、年を取るとそれがだんだんに曇ってきます。
それが加齢性白内障です。
人によって白髪の出易い人と出にくい人といるように、水晶体もどんどん曇る人と、それほど曇らない人とあります。
また、左右の目でもその濁り具合に差が出てきます。
若い方でも、けがをしたリ(外傷性白内障)、アトピー性皮膚炎のため頻繁に目をこする場合(アトピー性白内障)、ブドウ膜炎(目の炎症)や糖尿病の合併症としての白内障も起こります。
治療法はありますか?
水晶体が曇るのを遅くするといわれているお薬はありますが、出た曇りをすっかり取るというようなお薬は残念ながら今のところありません。
かすみがひどくなってきて、日常生活が不便になってきたら、手術をしてすっきりしましょう。
手術をすると、すっかり曇りをきれいにする事ができます。
手術の時期は?
以前は、だいぶ視力が下がってきてから手術となるケースが多かったようです。
最近は患者様の負担が少ない手術で、合併症が少なく、良い視力を期待できる手術が発達した事から、単純に視力の数値を見るだけでなく、その人の生活様式や、これからどのように生活していくかという患者様のお考えをあわせて手術の時期を考えていきます。
たとえば、視力が0.4でも、手術をしないで様子を見る方もありますが、視力が1.0でも手術をして、精度よく見える事で、仕事や趣味をさらに充実させていらっしゃる患者様も多くいらっしゃいます。
当医院では、患者様一人一人の生活のスタイルを考慮しながら手術の適応を考えていきます。
手術の方法は?
白内障になった目の水晶体は濁って硬くなっています。
それを超音波を使って柔らかく(乳化)して吸い取ります。
水晶体は目のピントを合わせていたものですので、代わりのレンズを入れます。それが眼内レンズというものです。
眼内レンズは高品質のプラスチックでできており、目の中でほぼ永久的に安定するように工夫されています。
そして、レンズの形を工夫することにより、いろいろなピント合わせができるようになっています。
稀に水晶体が硬くなりすぎて超音波でも崩せなかったり、水晶体の支えが弱い場合は別の方法で手術を行こともあります。
手術に使う機械をご紹介します。
CENTURION®
Alcon社製超音波水晶体乳化吸引術装置
CALLISTO®搭載OPMI LUMERA® 700
Zeiss社製手術用顕微鏡
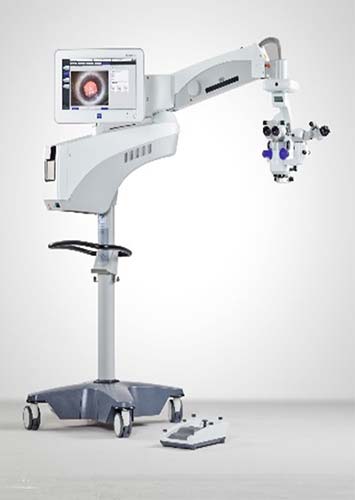
高さ約2m、アームの長さ最大2mほどの顕微鏡で、手術中の目の中が詳しく観察できます。
手術中はかなりまぶしいのですが、光源をLEDにしたことでまぶしさが少し軽減されています。上についているモニターで、手術の進行具合がスタッフたちにも見えるようになっており、それに応じた適切な介助ができるようになっています。
また、乱視の矯正のためのモニターとしても使います。
よくある質問
- 手術は痛いですか?
- ほとんどの場合痛い麻酔のお注射はせず、目薬で麻酔をします。
目薬をつけるときに少ししみることもありますが、痛みはほとんどありません。
稀に痛みを感じやすい方、手術に時間がかかることが予想される場合などに、眼球の後ろに麻酔のお薬を入れることがあります。 - どのくらい時間がかかりますか?
- ほとんどの方の手術時間は約10分です。
目の組織の弱い方や、合併症のある方、水晶体の濁りの強い方の手術(全体の1~2%)は20分以上の時間が必要で、また手術を2回に分けたほうが良い場合もあります。 - 歳を取って血圧も高いのですが大丈夫でしょうか?
- ご高齢の方、重篤な全身合併症のある方については、前もって主治医の先生のご意見を伺い、血圧や心電図を始めとする全身状態の管理をしながら安全に十分配慮した手術を行います。
- 入院しない、日帰り手術が多いそうですが大丈夫ですか?
- 手術の傷が小さいこと、手術時間が短いことから日帰り手術が多いです。
その場合は手術後20~30分ほど休んで、気分が悪くないか、血圧その他は大丈夫か等を確かめてからご自宅へお帰りいただけます。
重い持病がある方、特にご心配な方のために入院で手術を行っている施設もあります。
治療の流れ
"手術"というとどのくらい通院するのか、不安に思う方もいらっしゃるでしょう。
ここでは、手術の前にどんな検査をするのか、手術の一日はどのような感じか、手術後どのくらい通院するのかをお話します。
手術が必要と判断された場合には、看護師と相談して手術日を決めます。
当院では毎週火曜日の午前中に手術をしています。緊急の場合は他の時間帯にも行っています。
手術前に行うこと(通院は1~3回)
-
まず視力を測ります

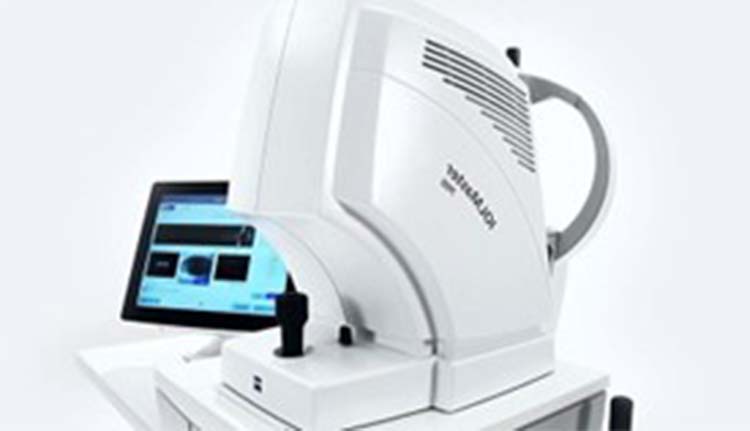
TONOREF® III Plus

NIDEK社製の機械(写真①)で、近視や遠視、乱視の度を測ります。それを参考にしながら視力を測ります(写真②)。
-
白内障がどの程度あるか、眼底に異常がないか検査をします
痛みはほとんどありませんが少しまぶしいです。
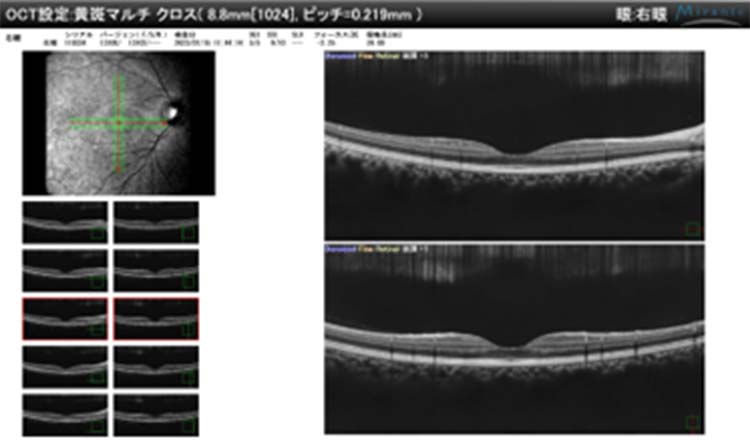
共焦点走査型ダイオードレーザ検眼鏡
Mirante SLO/OCTモデル(NIDEK)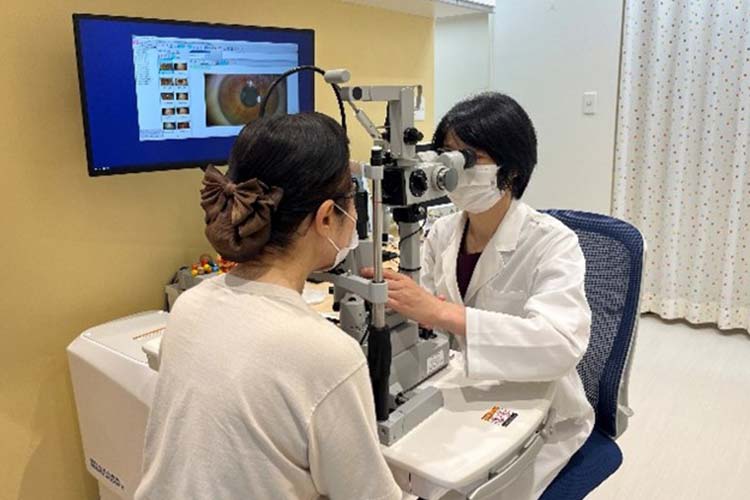
この機械は眼底の網膜や視神経の様子を撮像し、詳しく解析してくれます。
白内障手術後にどれくらい視力が出るか予想できます。
白内障の濁りが強くてレーザー光が届かないと十分な画像が得られず病気の有無が判定しにくいことがあります。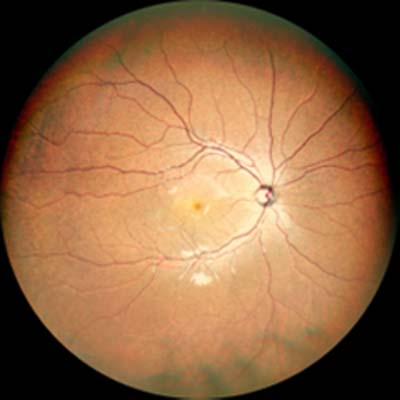
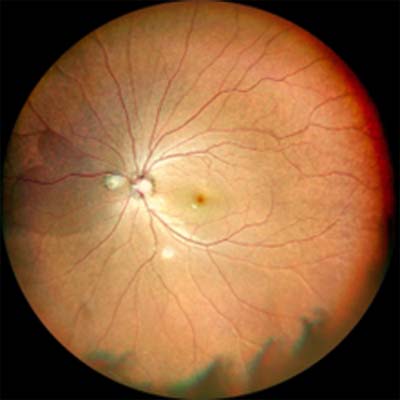
-
手術の日程を相談します
-
手術のためのもっと詳しい検査をします
ほとんど痛みはありません。
Zeiss社製 IOLマスター700
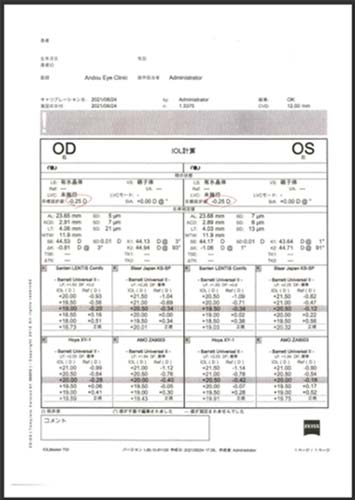
この機械は濁りを取った後の目に、ピント合わせのために入れる眼内レンズの度を決めるために目の中をレーザーで測る機械です。眼内レンズの度が計算されます。
この中から患者様のご希望を伺いながら、一番ご希望に沿うと思われるレンズを選びます。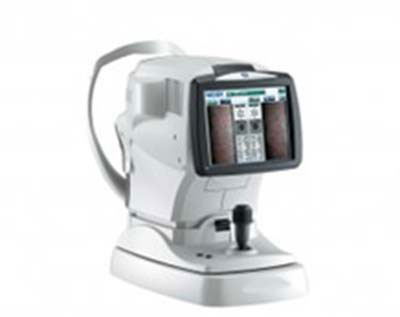
スペキュラーマイクロスコープ
CEM-530 PARACENTRAL®
この機械は角膜(黒目)の内側の細胞の列を映し、手術の安全性を予測します。
手術一日を体験してみましょう!
手術当日はご来院からお帰りまで約2時間かかります。手術前の準備が1時間、手術が30分、その後が30分です。
-
受付でお名前やカルテの確認をします
間違えの無い手術をするために「下のお名前まではっきりと、手術する目、何の手術か」などを(できればご自身で)言っていただきます。

-
患者様のプライバシーをできるだけ尊重できるように、カーテンを多用してコンパートメントを作れるようにしています
カーテンの中でお着替えをした後、備え付けの洗顔料でお顔を洗っていただきます。
その後、点滴を取り、一部の方は心電図を取る準備をします。そして目薬を何回か点けます。
-
準備が完了したら手術室に入ります
手術室へは車いすで移動します。

-
手術は仰向けに寝て行います
手術ベッドに座ると、ベッドは自動的にちょうどよい位置に倒れてゆくようになっています。その後微調整をします。
-
手術する目にバイ菌が入らないように、手術しない目にゴミが入ったりしないように、手術する目以外を布で覆ってから、手術する目を消毒します
消毒のお薬は液体ですので、お水が流れる感じがします。
-
手術は精巧な顕微鏡で拡大し、よく観察しながら行います
顕微鏡の光がかなりまぶしいですが、我慢してください。
痛いと思う方はほとんどないようです。痛かったら麻酔を追加しますのでおっしゃってください。
血圧が上がったり、不安が強い方にはお薬を追加します。
手術は通常10分くらいで終わります。 -
ご家族の方は、手術室の様子や実際の顕微鏡下での手術の様子をタブレットでご覧になれます。
手術当日、付き添いのご家族にとっては、患者様が手術室に入ってから出てこられるまで、とても心配な事でしょう。
手術室はクラス10000の清潔区域ですから、ご家族は入る事はできません。
そこで、タブレットを使う事で、患者様が手術室に入っている間もご家族の方が患者さまの様子を見守りつづけられるように工夫しています。 -
眼帯をしてベッドが起きたら車いすに移り、カーテンのコンパートメントに帰ります
-
手術後の注意点などをご説明しながら血圧などの安定を確認します
-
お着替えをして受付に戻ります
-
お会計をして処方箋を薬局にお持ちください
手術後の生活
飲み薬について
飲み薬は他院の薬も一緒に飲んで下さい。
頓服で痛み止めが出ていますので、痛い時は飲んで下さい。
目薬について
通常3種類の目薬を1日3回ずつ点眼していただきます。
手術当日寝る前までの間に2回、翌日からは指示通りに点眼して下さい。
食事について
食事はいつもどおり召し上がって下さい。
お酒、煙草はなるべく1週間は我慢して下さい。
お風呂について
手術当日はシャワーか、身体を拭く程度にして下さい。
翌日から入浴して結構です。2週間は熱いお湯や長湯をしないように入って下さい。
翌日の診察がすんだ後から洗顔できますが、1ヶ月間は目を閉じて洗って下さい。
洗髪は1週間おやめ下さい。その後はシャンプーやお湯が目に入らないように洗って下さい。
その他
手術後から1週間、保護眼鏡をかけていただきます。
手術した目は弱いので強くこすったり、何かにぶつかったりしないように注意して下さい。
テレビや新聞は、疲れない程度に見てください。手術前と目の度が違うことが多いので、今までの眼鏡では見にくいかもしれません。早めに眼鏡処方が必要な場合もあります。
手術後3日間は、できるだけ家の中にいて下さい。家事はしても結構です。
重労働、汚れ仕事、旅行、温泉、水泳等は1ヶ月経ってからにして下さい。
仕事に出る時期は、その方の年齢や健康度、仕事の内容、通勤の条件等で違いますので、御相談下さい。
診察について
手術の翌日に来院していただきます。
何も問題がなければ、次は術後1週間目、その次は1ヶ月目の来院となります。
術後約3ヶ月までは1ヶ月ごとに通っていただき、それ以後は患者さんの目の状態によってご相談します。
他院からの紹介の患者さんは、術後1週目の診察の後、紹介元であるお近くの眼科へ御紹介状をお書きしますので、それ以降はお近くの眼科に通っていただく事になります。
ただし必要がある場合には継続して当院へしばらく通っていただく事があります。
どこまで見えるようになるでしょうか?
手術後の矯正視力(眼鏡視力)は、目に白内障以外の病気がなければ多くの方が1.0程度かそれ以上になる可能性が高いです。
しかし、緑内障や脳内の病気で視野が欠けているとか、眼底出血や加齢黄斑変性症などで網膜の機能が悪いと良い視力にはなりません。
手術前の診察と検査である程度予測はできますが、進行した白内障では手術前に眼底の様子がわからないことがあり、手術後になって視力が悪く、別の病気が発見されることもあります。
眼内レンズと手術費用について
梅の実くらいの大きさの眼球は広い外の景色を目の中に取り込むために強いレンズの働きを持っています。
そのレンズの1つが水晶体です。
白内障は水晶体が濁る病気なので、その水晶体を取り除きますが、替わりのレンズを入れなければ見えるようにはなりません。
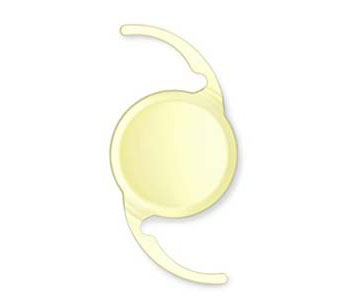
濁った水晶体を取り除いた後に入れるレンズが眼内レンズです。
眼内レンズの原材料はアクリル、シリコーン等のプラスチックで、高度な技術で作られ、乱視も通常のものなら治すことができます。
眼内レンズには、1カ所にピントの合う単焦点眼内レンズと、複数のピントを持つ、あるいは焦点の幅の広い、多焦点眼内レンズがあります。
厚生労働省が安全性と有用性を確認したものを認可していますが、多焦点眼内レンズの中には欧米では認可されているが、日本では未認可のレンズもあります。
眼内レンズは直径6mmの円形のものがほとんどで、水晶体のカプセルの中央にうまく固定するための支えの脚がついています。
多焦点眼内レンズの中にはプレート型のものもあります。
眼内レンズは目の中の、更に水晶体のカプセルの中に固定されますので、コンタクトレンズのように痛みが出る事はありません。
取り外しはせず、一生目の中で安定しています。
ごく稀に怪我や病気により眼内レンズの安定が悪くなる場合があり、その時は取り外して別のレンズを入れることもあります。
当院では市販されている中でも極めて安全な、精度の高い眼内レンズを選んで使用しています。
健康保険で使う眼内レンズと手術費用
健康保険診療で使う眼内レンズは1カ所にピントの合う単焦点眼内レンズが主になります。
このレンズは手術後に眼鏡(老眼鏡あるいは遠近両用眼鏡)の補助が前提となりますが、眼内レンズは強い遠視、近視、乱視を治せるので、手術後にかけるメガネは、手術前のものより薄くて済むようになります。
1カ所にピントが合うので、解像度が良く、とてもクリアに見えます。
2018年8月から一部の多焦点眼内レンズ(レンティスコンフォート)も使えるようになりました。
また、2020年からは単焦点ではあるが、多焦点性のあるもの(アイハンス)も使えるようになりました。
これらのレンズは手術後の眼鏡の使用頻度をかなり下げることができます。
レンティスコンフォートを挿入した人の約70%は日常生活のほとんどを眼鏡なしで暮らすことができます。
しかし細かいものをみるためには老眼鏡あるいは拡大鏡が必要と考えられます。
一方単焦点眼内レンズより解像度が低いと感じる人もおり、全ての方に合うわけではありませんので、検査の結果から見て、このレンズがふさわしいと考えられる方にお勧めしています。
手術費用は健康保険の負担率に応じて18,000円から約60,000円(片眼)です。
限度額認定を受けることによって負担が軽くなる場合もありますので、お住まいの市町村にお問い合わせください。
当院で使用する健康保険が適用できる眼内レンズのラインアップは次の通りです。
-
 センサー
センサー -
 テクニス ワンピース VB
テクニス ワンピース VB
テクニス トーリック オプティブルー -
 XY-1
XY-1
(HOYA Vivinex アイサート XY1) -
 Clareon® Monofocal IOL
Clareon® Monofocal IOL -
 Clareon® Toric IOL
Clareon® Toric IOL -
 レンティス コンフォート
レンティス コンフォート
(LS-313 MF15) -
 テクニス アイハンス
テクニス アイハンス
VB&TVB Simplicity
選定療養で使う多焦点眼内レンズと手術費用
選定療養では、厚生労働省が認可した多焦点眼内レンズを挿入します。
その場合、手術料は健康保険が適用になり、多焦点眼内レンズにかかわる費用(当院では片眼308,000円(税込))が別にかかるという規定です。
単焦点眼内レンズは1箇所にピントが合うように設計され、手術後は老眼鏡を始めとするピントを補正する眼鏡が必要ですが、多焦点眼内レンズはほとんどの日常生活では眼鏡が要らないという非常に便利な眼内レンズです。
レンズによって多少の差はありますが、約70%の人が術後3か月で1.0以上の視力となり、50cmの距離(パソコン作業などを行う距離)の視力は80%前後の人が0.7以上に、30cmの距離(新聞を読む距離)の視力は70%程度の人が0.7以上になります。
眼鏡がなくてもひとまず全視距離が見えるので災害対策としては極めて有用です。
しかし、多焦点眼内レンズが体に合う人と合わない人があり、手術の前の検査や診察の段階で良くデータと照合し、考え、手術を受けられる方のご意向を伺った上で決定します。
また眼鏡が全く要らないという保証は無く、ごく細かいものを暗いところで見るとか、条件の悪い日の車の運転とか、特殊な作業に一時的に眼鏡が必要な場合もあります。
また、対向車のヘッドライトが通常の眼内レンズよりもまぶしく見えるという場合もあります。
この眼内レンズは大変高価なものですが、手術料金は健康保険を適用し、多焦点眼内レンズにかかわる費用を患者様に負担していただくようになっています。
当院で採用する選定療養の眼内レンズは以下の通りです
-
 テクニス シナジー VB(&TVB)Simplicity
テクニス シナジー VB(&TVB)Simplicity -
 Clareon PanOptix Trifocal IOL
Clareon PanOptix Trifocal IOL
-
 TECNIS Odyssey™ IOL
TECNIS Odyssey™ IOL -
 ファインビジョンHP(POD F GF)
ファインビジョンHP(POD F GF)
自由診療で使う多焦点眼内レンズと手術費用
多焦点眼内レンズは次々と新しいものが考案されています。
欧米では認可されていても、日本では未認可のレンズもあります。
白内障手術において未認可の多焦点眼内レンズを使用する場合は手術料金を含めてすべてが自由診療となります。
当院では自由診療白内障手術費用は片眼500,000円です。
認可されているレンズは制作範囲(レンズの度数)が限られているので、非常に強い近視や乱視を十分に治すことができない場合がありますが、未認可レンズの中にはそのようなレンズを注文に応じて製作してくれるものがあります。
最近ではインターネット情報により、そうしたレンズをご自分から希望される方もいらっしゃいます。
多くの場合、制作にかかる時間、輸入手続きに要する時間などで、届くまでに1か月前後かかります。
選定療養で使う多焦点眼内レンズと同じく、ほとんどの日常生活では眼鏡が要らないという非常に便利なものですが、この眼内レンズが体に合う人と合わない人があり、手術の前の検査や診察の段階で良くデータと照合し、考え、手術を受けられる方のご意向を伺った上で決定します。
また眼鏡が全く要らないという保証は無く、ごく細かいものを暗いところで見るとか、条件の悪い日の車の運転とか、特殊な作業に一時的に眼鏡が必要な場合もあります。
また、対向車のヘッドライトが通常の眼内レンズよりもまぶしく見えるという場合もあります。
-
 レンティスMplus& Mplus toirc
レンティスMplus& Mplus toirc
眼内レンズのピントをどこに合わせたら
都合が良いでしょう?
白内障手術後には眼鏡が多くの場合、必要になります。
健康保険で行う白内障手術は、どこにピントを合わせるかをご相談して決めます。
多焦点眼内レンズは、遠くも近くも見えることを目的に作られている眼内レンズですが、だれしも全く眼鏡がいらなくなるかというとそうでもありません。
やはり20代のような若いころの眼のように見え方が回復するとまではいきません。
多焦点眼内レンズは、高額な手術料も必要です。
使用する場合には、レンズの特性をよくご説明した上で、決定をしていきます。
よくある質問
- どこにピントを合わせたらよいでしょうか。
- 基本的には、老眼鏡しか眼鏡をかけたことがない方、眼鏡なしで車の運転をしている方には遠くが見えるような度のレンズがよいと思います。
- 老眼鏡がこれまで不便だったので、近くが見えるようにしたいのですが、できますか。
- 眼内レンズの度数によって、近くが見えるようにはできるのですが、逆に遠くが見えづらくなってしまいます。
これまでと見え方、眼鏡の使い方が変わってしまうと不便になってしまいますので、老眼鏡を今まで使っていた方は、遠くが見えるように合わせて、手術後も老眼鏡を使う場合が多いです。 - 家の中で掃除や洗濯、家事などが眼鏡なしでできるようになりたいですが、できますか。
- 少しだけ近視寄りの眼内レンズを入れることで、不自由なく家で過ごせるようになると思います。
その代わり、遠くの視力を測ると裸眼で1.0まではでない程になると思います。
車の運転など外出が多くないかどうかを確認した上で、レンズの度数を決めるようにしましょう。 - 本を読んだり、手芸をしたりするのが趣味です。細かいものが見えるようになりますか。
- もともと近視の方であれば、眼内レンズ度数の目標を近くが見えるようにすることはできます。
そのかわり、遠くをみるのには眼鏡がいるようになります。
もともと遠くがよく見えていた方であれば、手元にピントを合わせると、遠くが見えずに不便になってしまいます。
眼内レンズは遠くが見えるような目標で設定し、手元をみるときには、眼鏡をかけて見ていただくのがよいと思います。 - 眼内レンズの度数を近くが見えるように合わせてしまうと、災害時に眼鏡がなくなってしまったら、不便になってしまうのが不安です。
- もともと近視の方だと、これまで通り眼内レンズの度数を近視になるように設定することが多いのですが、もし眼鏡がなかった場合には遠くが見えず不便になってしまうと思います。
そこで、眼内レンズの度数を遠くに合わせておくことも災害時に眼鏡がなかった時に便利になるかと思います。
よく相談して決めましょう。 - 健康保険で賄えるレンズでも、多焦点を期待できるレンズはありますか。
- 現在は2種類のレンズがあります。
しかし、短所もあります。
1か所にしっかりピントを合わせる単焦点レンズの方が良い視力を期待できる方もありますので、よくご相談の上、レンズを決定することになります。
手術中に起こるかもしれないこと(術中合併症)と
その対応
稀に起こること
- (1) 破嚢
-
水晶体はカプセルに包まれていますが、そのカプセルの一部が弱い場合などに亀裂ができることがあります。
およそ200回の手術で1回くらい起こります。
破嚢によって次のことが起こることがあります。- 硝子体脱出
破嚢により水晶体の後ろにある硝子が眼の外に出てくる場合があります。
それを丁寧に除去しますので、手術時間が長くなります。 - 核落下
破嚢により水晶体の核(真ん中の硬いところ)の一部または全部が硝子体の中に落ちることがあります。
その場ですぐに取り出せない場合は、硝子体手術が必要で、その設備の整った病院にご紹介することがあります。
視力の出が遅かったり、予定通りの視力が出なかったりする場合もあります。
- 硝子体脱出
- (2) 毛様小体離断
-
過去の外傷や水晶体嚢剥脱症候群などで、水晶体を支えている毛様小体(2万本くらいの細い糸状のもの)が非常に弱い場合、手術開始時すでに一部または全部が切れていたり、または手術中に切れたりすることがあります。
300回の手術に1回くらい起こります。
その場合次のようなことが起こる場合があります。- 手術時間の延長
予定どおりの手術をするために別の道具を使ったりしますので時間がかかります。 - 水晶体カプセル除去または全摘出術
毛様小体が弱すぎてカプセルを残せない場合は全部を摘出します。
予定通りの眼内レンズが入りませんので後日改めて眼内レンズ挿入術を行います。 - 水晶体落下
極めて毛様小体が弱い場合水晶体が硝子体の中に落ちます。
それを取り出すには多くの場合硝子体手術が必要なので、その設備の整った病院にご紹介します。
視力の出が遅かったり、予定通りの視力が出なかったりする場合もあります。
- 手術時間の延長
極めて稀に起こること
- (3) 駆出性出血
- 血圧のコントロールが悪い場合などに、極めて稀に眼球の後ろで大きな出血が起こります。
万一起こった場合は失明につながる恐れがあります。 - (4) 眼内の出血
- 眼内でも出血が起こることがあります。強度近視では起こりやすいといわれています。
予定通りの視力が出ない場合があります。
手術後に起こるかもしれないこと(術後合併症)と
その対応
よく起こること
- (1) めがねの度が変わる
- 濁っていた水晶体を眼内レンズに入れ替えたので、ピントが変わることが多いです。
特に手術の前に近視や遠視の度が強かった場合、むしろピントを変えて見やすくするように計算して眼内レンズを入れますので大幅に変わることもあります。
視力の望みは個人個人で違いますので、手術後めがねが要らないという方もありますが、理論上めがねは必要で、度数交換も必要なことが多いです。 - (2) 色の見え方の変化
- 眼内レンズは濁っていた水晶体より青い光を多く通しますので、手術前より青っぽく見えます。
今までと同じように見えるように着色レンズを使う場合が多いですが、それでも差を感じる方が多いです。 - (3) 結膜下出血
- 白目が一部または広範に赤くなることがあります。
これは手術のときの出血が結膜(白目を覆っている薄い、透明な膜))の下にたまったものです。
血液の固まりにくいお薬を飲んでいる人には起こり易いです。
7-10日で綺麗になります。 - (4) 光がまぶしい
- 眼内レンズの特性として、まぶしさ、きらきらした感じ、ヘッドライトがぎらぎらする、などの感じを持つことがあります。
だんだん慣れます。 - (5) 飛蚊症の増加
- 手術後一時飛蚊症が増加したと感じることがあります。
実際増える場合もありますが、多くは光が通りやすくなって今まで見えなかったものが見えるようになるということが多いです。
そのうち気にならなくなります。
時々起こること
- (1) 術後眼圧上昇
- 手術後一時的に眼圧が上がることがあります。
目薬、飲み薬、注射などで治療します。 - (2) 後発白内障
- 眼内レンズを入れている水晶体のカプセルに数ヶ月あるいは数年後に濁りが出ることがあります。
視力の妨げになる場合はYAGレーザーによる治療(痛くない、1-2回の通院)を行い視力は回復します。 - (3) 糖尿病網膜症の悪化
- 眼の中の環境が手術によって変わりますので、糖尿病網膜症の悪化が起こることがあります。
糖尿病のある人はこのことに十分注意して、全身のコントロール、手術後のケアに気をつけてください。
稀に起こること
- (1) 手術創閉鎖不全
- 手術のほとんどは縫わないで自然に傷が着くのを待ちますが、傷跡の閉鎖が悪い場合はバイ菌が入る恐れもあるので、縫いあわせをしなおします。
- (2) 残留水晶体皮質、小核片
- 稀に非常に取りにくい濁りが残ることがあります。
普通は自然に吸収されますが、支障のある場合は再手術で除去、あるいはレーザーで処理します。 - (3) 網膜のむくみ
- 稀に起こることがあり、視力が低下します。
目薬や注射で治療します。 - (4) 眼内レンズの偏位、落下
- 毛様小体が非常に弱いか、だんだんに弱くなった場合、手術後数ヶ月あるいは数年以上を経過して眼内レンズが傾いたり、硝子体の中に落ちたりすることがあります。
落ちたり傾いたりしているレンズは取り除き、別のレンズを挿入する手術をします。
極めて稀に起こること
- 術後眼内炎
-
我々が最も恐れることです。1万回の手術に1回は起こると言われています。
手術中、手術後にバイ菌が眼の中に入ることにより起こります。
眼の中のバイ菌の数を少なくするために、手術前は決められた目薬をしっかりつけてください。
当院は手術器械や手術室の消毒を厳重に行い、手術前には十分に眼の消毒をします。
手術後は目薬、飲み薬を正しく使ってください。
手術後の禁止事項(別記)を良く守ってください。
万一眼内炎が起こった場合は迅速に硝子体手術までを含めた治療を行います。

